現在妊娠中で、無痛分娩を検討している方の中には「どのようなリスクがあるの?」「赤ちゃんにもリスクはあるのだろうか?」「これまでに死亡事故が起こったことはある?」と心配な方もいるでしょう。
無痛分娩は、母体だけではなく赤ちゃんにもリスクがあるため、前もってしっかりと把握しておくことが重要です。しかし、無痛分娩による深刻なトラブルが起こる確率は低いといわれています。
この記事では、無痛分娩における母体と赤ちゃんのリスクをはじめ、死亡事故件数や死亡事故が起こる確率・医療事故の原因などを解説します。安心して無痛分娩を選択できるよう、病院を選ぶ際のポイントについても紹介しているので、ぜひ参考にしてください。
無痛分娩における母体のリスク
無痛分娩における母体のリスクは、以下のとおりです。
- 分娩時間が長くなる可能性がある
- 異常が生じても気付かない可能性がある
- 腰痛や下肢の神経障害がみられる可能性がある
- 尿が出にくくなったり尿意を感じにくい可能性がある
- 発熱する可能性がある
- 局所麻酔薬中毒になる可能性がある
- 穿刺部位に血液の塊や膿が溜まる可能性がある
- 脊髄くも膜下腔に麻酔が入る可能性がある
それぞれ詳しく解説します。
分娩時間が長くなる可能性がある
無痛分娩では麻酔薬により陣痛が微弱となり、自然分娩よりも分娩時間が長くなる可能性があります。微弱陣痛がみられた場合には、麻酔の量を減らしたり、陣痛促進剤を使用したりして対処を行う医療機関が多いです。しかし、母子共に危険な場合や赤ちゃんの元気が無くなった場合には、緊急帝王切開に切り替わることもあります。
無痛分娩は陣痛のタイミングに合わせていきむ必要がありますが、うまくいきめずに赤ちゃんが出てこられない場合には、鉗子分娩や吸引分娩にてお産をサポートするケースも見受けられます。それに伴い、弛緩出血や産道裂傷・出血量の増加がみられることもあるため注意が必要です。
異常が生じても気付かない可能性がある
無痛分娩は痛みを緩和するため、異常が生じても気付かない可能性があります。麻酔を投与している間は、痛みを感じにくくなっているため、常位胎盤早期剥離など痛みを生じる疾患に気付く恐れがあります。
しかし、多くの医療機関では無痛分娩では医師や助産師が母子の状態を観察して、異常があればすぐに対処できるような体制を構築しているところが多いため、安心して分娩をすることが可能です。
腰痛や下肢の神経障害がみられる可能性がある
無痛分娩の麻酔を投与する際に、腰痛やお尻〜太ももにかけて電気が走るような感覚を感じる可能性があります。これらの症状は、無痛分娩の有無にかかわらず、子宮が大きくなることにより神経が圧迫されることやお産時の体位によるものだと考えられています。
しかし、神経障害は無痛分娩がきっかけであるケースも見受けられるため注意が必要です。症状がみられた際は医師や看護師へ相談するようにしましょう。
尿が出にくくなったり尿意を感じにくい可能性がある
麻酔を投与したあとに、尿が出にくくなったり尿意を感じにくくなる可能性があるといわれています。その理由は、背中の神経に尿を出したり尿意を感じたりする神経が通っているためです。無痛分娩時に尿が出ない場合は、膀胱に細いチューブを入れて排尿をサポートすることがあります。
発熱する可能性がある
無痛分娩では、麻酔薬の投与により発熱する可能性があります。発熱する理由として、以下の4つが考えられています。
- 子宮収縮に伴い、代謝が良くなるため
- 汗がかきにくくなるため
- 痛みを感じにくいことから呼吸が速くならず、熱が体の外に放出されないため
- 何らかの炎症が起こっているため
赤ちゃんへの影響は現段階では明らかになっておらず、研究が進められていますが、感染症の可能性もあることから、術後に母子共に採血検査をすることがあります。
局所麻酔薬中毒になる可能性がある
無痛分娩における麻酔により、局所麻酔薬中毒の症状がみられる可能性があります。局所麻酔薬中毒とは、血液中の麻酔薬の濃度が高くなることにより、痙攣や耳鳴り・めまい・舌の痺れ・多弁などの中毒症状がみられるものです。
硬膜外麻酔のカテーテルが誤って血管内に入ってしまった場合や、投与する麻酔薬の量が多すぎる場合に起こります。麻酔をする医師は、局所麻酔薬中毒が起こらないよう十分に注意して処置を行いますが、万が一中毒症状が見られた場合には、治療薬の投与や人工呼吸などを行うとされています。
穿刺部位に血液の塊や膿が溜まる可能性がある
数万人に一人の割合で、麻酔が投与される硬膜外腔や脊髄くも膜下腔に血液の塊や膿が溜まる可能性があります。万が一、血液の塊ができたり膿が溜まったりした場合は、手術が必要となる方もいるため、前もって把握しておくと安心です。
血液が固まりにくい方や血液をサラサラにする薬を服用している方・穿刺部位が膿んでいる方・全身に感染症がみられる方は、血液の塊や膿が溜まる可能性が高く、無痛分娩を断られることがあります。医療機関によっては、無痛分娩が可能なところもあるため、前もって相談しておくと良いでしょう。
脊髄くも膜下腔に麻酔が入る可能性がある
硬膜外麻酔のチューブを入れる処置をする際や分娩の経過中に、チューブが脊髄くも膜下腔に入ってしまう可能性があります。
起こる確率は低いといわれていますが、脊髄くも膜下腔に麻酔が持続的に投与されると、麻酔の効果が強まったり、血圧が急激に下がったりするといわれています。
無痛分娩における胎児のリスク
無痛分娩における胎児のリスクは、陣痛促進剤の使用により胎児機能不全が起こる可能性があるということです。胎児機能不全は、脳性麻痺などの後障害につながる可能性があることから、帝王切開や吸引分娩・鉗子分娩となるケースが多く見受けられます。
無痛分娩の死亡事故件数
厚生労働省によると、無痛分娩の死亡事故件数は、2010年〜2016年の7年間で14例とのことです。ここからは、妊産婦死亡のうち無痛分娩にて出産をした方の割合と事故の事例を紹介します。
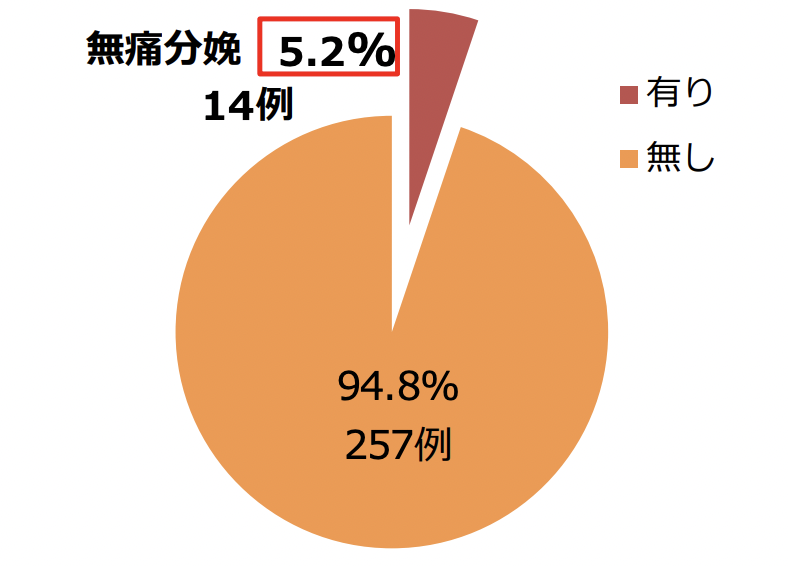
妊産婦死亡のうち無痛分娩にて出産をした方の割合
2024年9月現在、無痛分娩での死亡事故が起こる確率は、発表されていません。厚生労働省の調査によると、妊産婦死亡のうち無痛分娩にて出産をした方の割合は、5.2%とのことでした。2010年〜2016年の7年間で産後1年の間に亡くなった妊産婦271人のうち、無痛分娩にて出産をした方は14人となっています。
14人の妊産婦の死因は、以下のとおりです。
| 死因 | 件数 |
| 羊水塞栓症 | 10件 |
| 子宮破裂 | 1件 |
| 産道裂傷 | 1件 |
| 感染症 | 1件 |
| 局所麻酔薬中毒 | 1件 |
厚生労働省は、局所麻酔薬中毒以外の死因は無痛分娩を行っていなくても起こりうる事例であると発表しています。
無痛分娩に関する医療事故の事例原因
無痛分娩の麻酔に硬膜外麻酔を選択する医療機関が多いですが、2008年〜2017年までの間に、硬膜外麻酔による医療事故が複数起こっています。無痛分娩に関する事故は、硬膜外麻酔のカテーテルがくも膜下に留置されたことや、無痛分娩の診療体制がしっかりと構築されていなかったことが原因と考えられています。
さらに、日本産婦人科医会の調査では、全ての事例の早期診断ができなかったこと、一人で医師が対応していたことがわかっているため、無痛分娩を希望する際は医療機関選びがとても大切だといえるでしょう。
無痛分娩は実績が豊富な医療機関を選ぶことが重要
無痛分娩を希望する場合は、以下のポイントを踏まえて医療機関を探すのがおすすめです。
- 無痛分娩の実績が豊富
- 麻酔科医が常駐している
- 産科麻酔の資格を持っている産科医が在籍している
また、いつ陣痛がきても良いように、365日24時間無痛分娩に対応しているところを選ぶと安心です。
まとめ
無痛分娩は、分娩時間が長くなるほか、腰痛や下肢の神経障害・排尿障害・発熱するリスクがあり、稀に局所麻酔薬中毒や穿刺部位に血液や膿が溜まる可能性、脊髄くも膜下腔に麻酔が入る可能性があります。
無痛分娩のリスクはいくつかありますが、陣痛の痛みを緩和できるほか、お産の負担軽減・緊急時に帝王切開に移行しやすい・産後の体力を温存できるなどのメリットもあります。
リスクだけではなく、メリットも踏まえて、無痛分娩を希望するか否かを決めるのが良いでしょう。
医療機関を選ぶ際は、過去に脊髄くも膜下腔に麻酔が入る医療事故が数件起こっているため、実績が豊富なところや麻酔科医が常駐しているところを選ぶのがおすすめです。